Κακοήθεις Όγκοι Δέρματος Προσώπου και Τραχήλου
Χειρουργική Αφαίρεση Όγκων Δέρματος Ρινός, Πτερυγίου Ωτός, Χειλέων, Παρειάς, Μετώπου
- Βασικοκυταρικά Καρκινώματα
- Ακανθοκυτταρικά Καρκινώματα
- Μελάνωμα
Καρκίνος του Δέρματος
Ο καρκίνος του δέρματος είναι η πιο συχνή μορφή καρκίνου. Στις Ηνωμένες Πολιτείες αναφέρονται περισσότερες από 500.000 νέες περιπτώσεις κάθε χρόνο, ενώ τα νέα περιστατικά αυξάνονται ταχύτερα από οποιονδήποτε άλλο τύπο καρκίνου. Συχνότερα η διάγνωση γίνεται την 5η και 6η δεκαετία της ζωής, αν και τα τελευταία χρόνια αυξάνονται οι διαγνώσεις σε μικρότερες ηλικίες.
Ο καρκίνος του δέρματος μπορεί να εμφανιστεί σε οποιοδήποτε μέρος του σώματος, ωστόσο το 80% περίπου εντοπίζονται στη περιοχή του προσώπου και στο λαιμό. Μια κακοήθεια του δέρματος μπορεί να προκαλέσει σοβαρές δυσμορφίες και παραμορφώσεις και η αφαίρεση τους πρέπει να ακολουθεί αφενός ογκολογικά κριτήρια και αφετέρου τις αρχές της επανορθωτικής χειρουργικής.

Κάθε βλάβη στο δέρμα, ογκίδιο, έλκος ή μια ελιά που μεγαλώνει πρέπει να αντιμετωπίζεται σαν πιθανός καρκίνος εφόσον επιμένει για πάνω από 4 με 6 εβδομάδες.
Η πλέον σύγχρονη αντιμετώπιση είναι η ριζική χειρουργική αφαίρεση με χρήση LASER. Η επέμβαση γίνεται με τοπική αναισθησία στο ιατρείο, με ταυτόχρονη αποκατάσταση του ελλείμματος. Ακολουθεί ιστολογική εξέταση του όγκου και καθορισμός του βαθμού διαφοροποίησης.
Παράγοντες κινδύνου Καρκίνου του Δέρματος
Η βασική αιτία καρκίνου του δέρματος είναι η έκθεση στην υπεριώδης ακτινοβολία. Συχνότερα οφείλεται στην πολύωρη και από μικρή ηλικία παραμονή στον ήλιο, ωστόσο τα τελευταία χρόνια αυξάνει η έκθεση στην υπεριώδη ακτινοβολία από κατάχρηση θαλάμων τεχνητού μαυρίσματος ( Solarium ). Η υπερβολική έκθεση σε ακτινοβολία για το τέλειο μαύρισμα, η αύξηση των υπαίθριων δραστηριοτήτων και η αραίωση του στρώματος του όζοντος στην ατμόσφαιρα είναι οι βασικές αιτίες για την αλματώδη άνοδο περιστατικών καρκίνου του δέρματος
Η νόσος μπορεί να εμφανιστεί σε οποιονδήποτε, ωστόσο ο κίνδυνος είναι μεγαλύτερος στις παρακάτω κατηγορίες
- Άτομα με ανοιχτόχρωμο δέρμα και φακίδες
- Άτομα με ανοιχτόχρωμα μαλλιά και μάτια
- Άτομα με μεγάλο αριθμό σπίλων ( ελιές ) στο δέρμα ή σπίλους με ακανόνιστο σχήμα
- Άτομα με οικογενειακό ιστορικό καρκίνου του δέρματος
- Άτομα που εργάζονται ή έχουν πολύωρες δραστηριότητες σε εξωτερικούς χώρους.
Τύποι Καρκίνου Δέρματος
Βασικοκυτταρικό Καρκίνωμα ( BCC )
Το 80% – 90% των καρκίνων του δέρματος είναι εκ βασικών κυττάρων. Ο τύπος αυτός είναι βραδείας ανάπτυξης και σπάνια απειλητικός για τη ζωή. Δεν δίνει μεταστάσεις, ωστόσο εφόσον δεν αντιμετωπιστεί έγκαιρα μπορεί να προκαλέσει σοβαρές παραμορφώσεις ειδικά σε περιοχές κοντά στο μάτι, στη μύτη και στο αυτί. Εξαπλώνεται αργά, τοπικά και σε παραμελημένες περιπτώσεις προσβάλει αγγεία, νεύρα μέχρι και τα οστά.
Συνήθως έχει τη μορφή μικρής διόγκωσης ή εξέλκωσης που δεν επουλώνεται ενώ πιο σπάνια υπάρχει μικρή αιμορραγία. Η βλάβη μπορεί να είναι κοκκινωπή ή μελαχρωματική και εντοπίζεται σε σημεία του δέρματος που έχουν μεγαλύτερη έκθεση στον ήλιο.
Η διάγνωση γίνεται μετά από βιοψία, αφού αφαιρεθεί χειρουργικά η ύποπτη βλάβη.
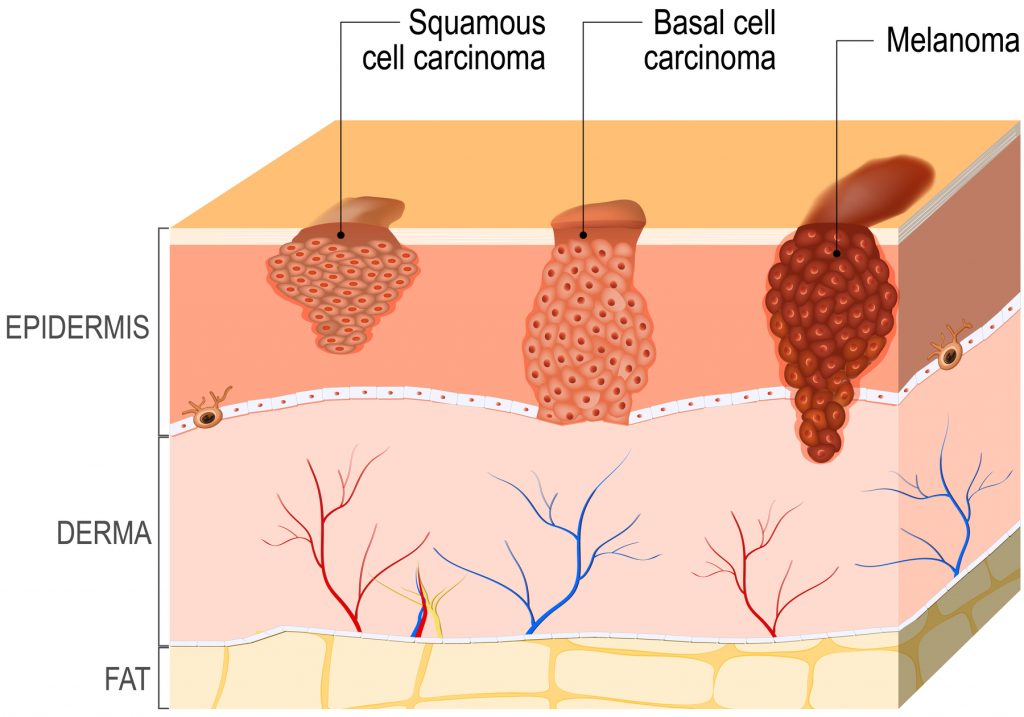
Ακανθοκυτταρικό Καρκίνωμα ( SCC )
Το 10 με 20% περίπου των καρκίνων του δέρματος είναι εκ πλακωδών κυττάρων και διαφέρει από το βασικοκυτταρικό κυρίως λόγω της δυνατότητας να δίνει μεταστάσεις. Εντοπίζεται συχνότερα στα χείλη, τη μύτη, τις παρειές και τα αυτιά και σχετίζεται με την έκθεση σε υπεριώδη ακτινοβολία. Συνήθως επεκτείνεται τοπικά και προκαλεί δυσμορφίες και παραμορφώσεις. Ησυμπεριφορά του καθορίζεται από τον ιστολογικό του τύπο, έχει την τάση να δίνει μεταστάσεις σε λεμφαδένες και απομακρυσμένα όργανα και μπορεί να είναι απειλητικός για τη ζωή σε παραμελημένες περιπτώσεις.
Προ-καρκινικές δερματικές βλάβες που μπορούν να εξελιχθούν σε Ακανθοκυτταρικό Καρκίνωμα είναι η Ακτινική Κεράτωση, η Νόσος του Bowen και το Κερατοακάνθωμα.
Ο όγκος εκδηλώνεται σαν δερματικό έπαρμα, αιμορραγική βλάβη ή εξέλκωση του δέρματος που δεν επουλώνεται και συνήθως δύσκολα διακρίνεται από το βασικοκυτταρικό καρκίνωμα. Η διάγνωση τίθεται με βιοψία της ύποπτης βλάβης μετά από την χειρουργική εξαίρεση.
Χειρουργική Κακοήθων Όγκων Δέρματος
Η επιτυχής αντιμετώπιση καθορίζεται από την έγκαιρη διάγνωση και ριζική χειρουργική αφαίρεση της βλάβης. Οι όγκοι αφαιρούνται σε υγιή όρια με χρήση LASER και αποστέλλονται για βιοψία για τον καθορισμό της επιθετικότητας της νόσου και την σταδιοποίηση.
Στα Βασικοκυταρικά και Ακανθοκυτταρικά καρκινώματα οι μεταστάσεις είναι λιγότερο συχνές και συνήθως είναι αρκετή η ριζική χειρουργική επέμβαση με ταυτόχρονη αποκατάσταση του δερματικού ελλείμματος.
Σε ευαίσθητες περιοχές όπως η μύτη, το αυτί, το πρόσωπο και ο τράχηλος η αισθητική αποκατάσταση είναι εξαιρετικά σημαντική για την αποφυγή πρόκλησης παραμορφώσεων.
Ο όγκος αφαιρείται στο Ιατρείο με τοπική αναισθησία. Η επέμβαση γίνεται με ψυχρά εργαλεία ή με χρήση LASER. Το LASER αξιοποιείται επιπλέον και για τον καυτηριασμό των ορίων της εκτομής για την καταστροφή καρκινικών κυττάρων που έχουν διεισδύσει βαθύτερα. Ταυτόχρονα με την αφαίρεση της βλάβης προχωρούμε στην αποκατάσταση του δερματικού ελλείμματος. Η εκτομή συνήθως είναι αρκετά μεγαλύτερη από το μέγεθος της βλάβης. Υγιή όρια για μικρούς όγκους έως 2 cm είναι περίπου τα 4 με 5 mm. Για μεγαλύτερες μάζες υγιή όρια είναι το 1 cm.
Η χειρουργική επέμβαση συνήθως εξασφαλίζει πλήρη αφαίρεση του καρκίνου και ίαση. Η παρακολούθηση είναι για περίοδο 2 ετών και σε περίπτωση τοπικής υποτροπής διενεργείται νέα επέμβαση.
Όγκοι Δέρματος Ρινός
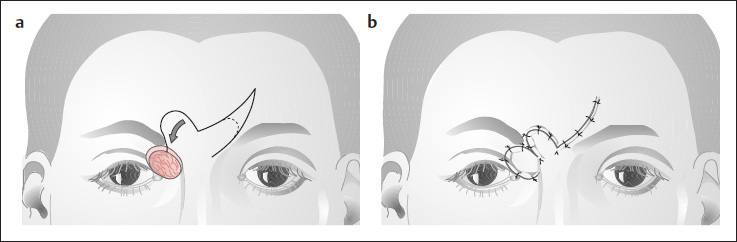
Η μύτη είναι στο κέντρο του προσώπου και κάθε δυσμορφία είναι εμφανής. Η αντιμετώπιση των Κακοήθων Όγκων στη περιοχή της μύτης απαιτεί συνδυασμό ριζικής χειρουργικής εξαίρεσης με ειδικές τεχνικές πλαστικής αποκατάστασης. Τα δερματικά ελλείμματα καλύπτονται με τεχνικές μετάθεσης δερματικών κρημνών ή τοποθέτηση ελεύθερων δερματικών μοσχευμάτων.
Όταν ένας όγκος έχει επεκταθεί στο σκελετό της ρινικής πυραμίδας ( χόνδροι και οστά ) η αποκατάσταση είναι εξαιρετικά περιπλοκή και απαιτεί επιπλέον χρήση χόνδρινων μοσχευμάτων. Η επανακατασκευή ( reconstruction ) της ρινικής πυραμίδας συνδυάζει τεχνικές ρινοπλαστικής και χρήση δερματικών μοσχευμάτων για την πλήρη αισθητική και λειτουργική αποκατάσταση.
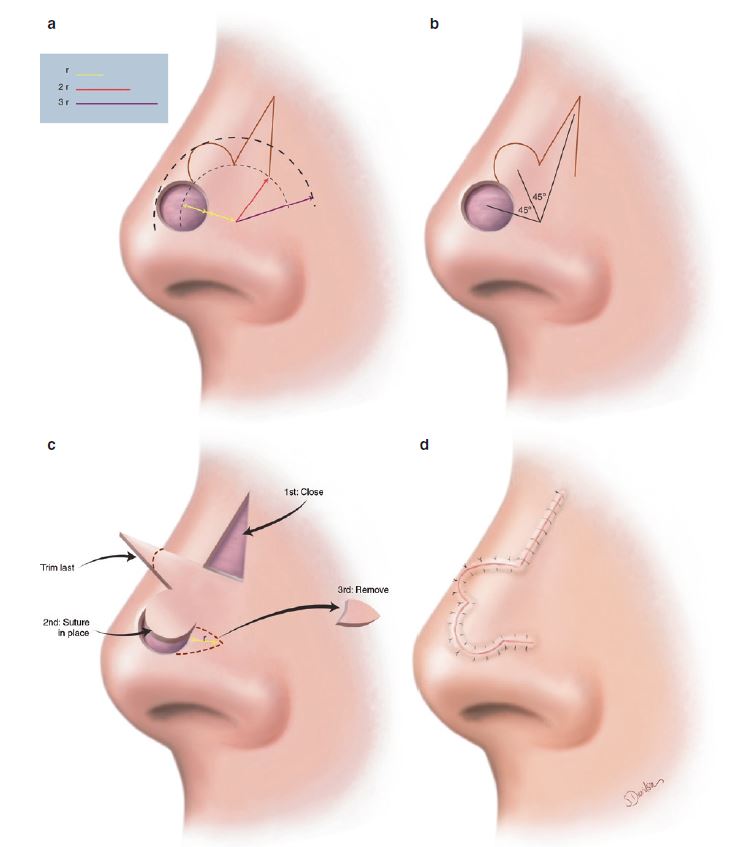
Όγκοι Πτερυγίου Ωτός
Τα αυτιά είναι γενικά εκτεθειμένα στον ήλιο και αποτελούν συχνή εντόπιση δερματικών καρκίνων. Το πτερύγιο έχει σκελετό από χόνδρο και καλύπτεται από δέρμα. Οι κακοήθειες συνήθως εμφανίζονται στο ανώτερο τμήμα και η αντιμετώπιση τους είναι χειρουργική αφαίρεση και εν συνεχεία πλαστική αποκατάσταση.
Ανάλογα με το μέγεθος της βλάβης και την ακριβή εντόπιση εφαρμόζονται ειδικές τεχνικές πλαστικής του ωτός. Συνήθως καταφέρνουμε να αποκαταστήσουμε το έλλειμμα μεταθέτοντας δερματικούς κρημνούς από γειτονικές της εκτομής περιοχές.
Η επέμβαση γίνετε με τοπική αναισθησία και μπορεί να διαρκέσει έως 1 ώρα. Απαιτείται παρακολούθηση της επούλωσης μετεγχειρητικά, ο ασθενής λαμβάνει αντιβιοτικά και συνιστάται καθαρισμός της περιοχής με αντισηπτικά. Επιπλοκές που μπορεί να επισυμβούν είναι η φλεγμονή, το αιμάτωμα και η νέκρωση του κρημνού.
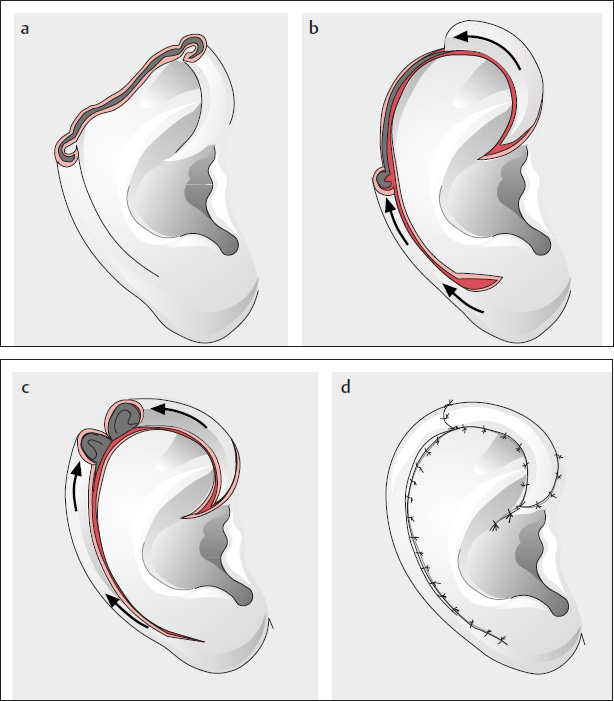
Σε μεγαλύτερους όγκους η αποκατάσταση είναι πιο δυσχερής και συνήθως χρειάζονται περισσότερες από μια επεμβάσεις σε διαφορετικούς χρόνους. Όταν ένας όγκος παραμεληθεί και καταλάβει μεγάλο μέρος του πτερυγίου η ολική αφαίρεση είναι αναπόφευκτη σε συνδυασμό με λεμφαδενικό καθαρισμό του τραχήλου.
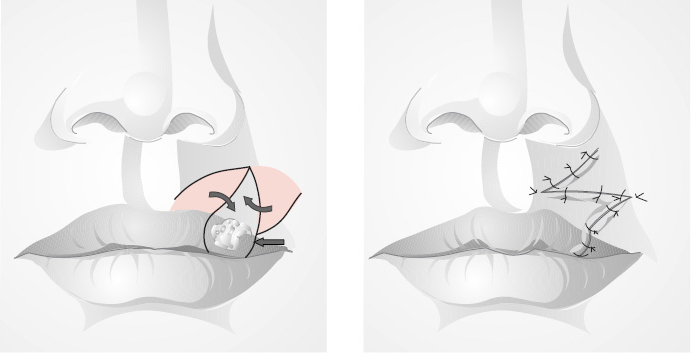
Όγκοι Χειλέων
Ο καρκίνος στα χείλη είναι εξαιρετικά συχνός και σχετίζεται με την έκθεση στον ήλιο αλλά και το κάπνισμα. Η χειρουργική επέμβαση μπορεί να γίνει με τοπική αναισθησία και περιλαμβάνει την εκτομή του όγκου και την αποκατάσταση του χείλους.
Μικρές βλάβες εξαιρούνται χειρουργικά σε υγιή όρια και η σύγκλειση του τραύματος είναι σχετικά ευχερής. Μεγαλύτεροι όγκοι με την αφαίρεση τους εγκαταλείπουν σημαντικά ελλείμματα και απαιτούν πιο εξειδικευμένες τεχνικές για την αισθητική και λειτουργική αποκατάσταση.
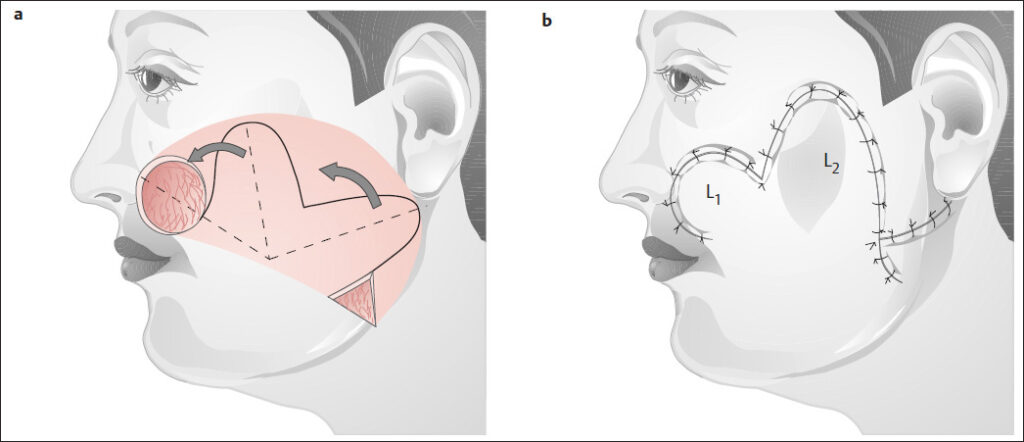
Όγκοι Παρειάς – Μετώπου – Τραχήλου
Τα καρκινώματα του προσώπου εξαιρούνται χειρουργικά και ανάλογα με το μέγεθος εφαρμόζουμε τεχνικές πλαστικής αποκατάστασης. Δερματικοί Κρημνοί από γειτονικές περιοχές ή Ελεύθερα Δερματικά Μοσχέυματα επιστρατεύονται για τη σύγκλειση του τραύματος.
Υπάρχουν πολλές τεχνικές που προσαρμόζονται κατάλληλα για την επίτευξη του μέγιστου αισθητικά αποτελέσματος. Συνήθως η αποκατάσταση δεν αφήνει δυσμορφίες ακόμα και σε μεγάλους όγκους.
Μικρότεροι όγκοι αφαιρούνται υπό τοπική αναισθησία και η πλαστική είναι σχετικά περιορισμένη. Σε μεγάλους όγκους απαιτείται κινητοποίηση μεγάλων κρημνών και προτιμάται η γενική αναισθησία.
Μελάνωμα
To Κακόηθες Μελάνωμα είναι η σπανιότερη μορφή καρκίνου του δέρματος ( λιγότερο από 1% ) ωστόσο τις τελευταίες δεκαετίες τα ποσοστά του συνεχώς αυξάνουν. Είναι μια εξαιρετικά επιθετική κακοήθεια, δίνει πολύ γρήγορα λεμφαδενικές και αιματογενείς μεταστάσεις και είναι επικίνδυνη για τη ζωή.
Εντοπίζεται κυρίως στο δέρμα, προερχόμενο από τα μελανοκύτταρα του δέρματος, ωστόσο μπορεί να εμφανιστεί και στους βλεννογόνους ( μάτια, έντερο ). Είναι συχνότερο στη λευκή φυλή και ειδικά σε άτομα με ανοιχτόχρωμο δέρμα και ιστορικό έντονης έκθεσης στην ηλιακή ακτινοβολία.
Τυπικά υποψία μελανώματος υπάρχει για κάθε σπίλο του δέρματος που ξαφνικά αλλάζει χαρακτηριστικά ή για όταν εμφανίζεται ένας νέος σπίλος που αυξάνει σε μέγεθος. Σε ποσοστό 60 – 70% το μελάνωμα προέρχεται από μια καινούρια βλάβη που αρχικά μοιάζει με ελιά.
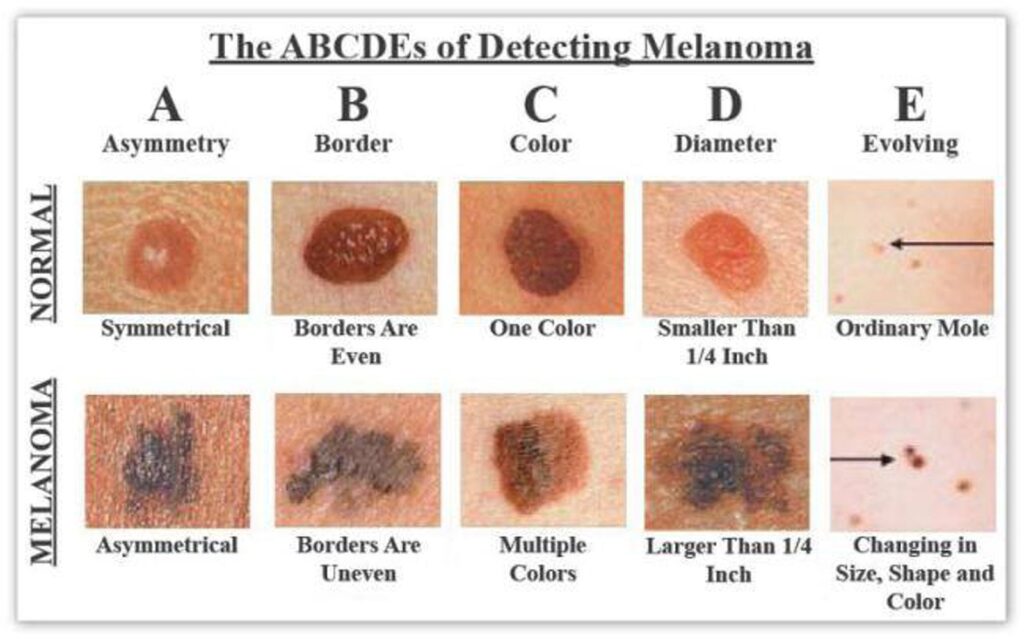
Χαρακτηριστικά ύποπτα για Μελάνωμα
- Ασυμμετρία Σχήματος. Ένας φυσιολογικός σπίλος έχει ομαλό περίγραμμα και επιφάνεια. Μια βλάβη με ασαφή και ανώμαλα όρια εγείρει την υποψία κακοήθειας. Ειδικά όταν ένας προϋπάρχον σπίλος μεγαλώνει και λαμβάνει ακανόνιστο σχήμα είναι ένδειξη χειρουργικής αφαίρεσης για ιστολογική εξέταση.
- Αλλαγή Χρώματος ή Διαφορετικές Αποχρώσεις. Η μεταβολή του χρώματος σε πιο σκούρα απόχρωση είναι ύποπτη, ενώ πολλές φορές μπορεί συνυπάρχουν διαφορετικά χρώματα στη επιφάνεια του όγκου. Επίσης το μελάνωμα μπορεί να εκδηλωθεί ως ερυθρή ή μπλε βλάβη στο δέρμα.
- Αύξηση Μεγέθους. Σπίλοι με διάμετρο μικρότερη από 6 mm συνήθως είναι καλοήθους φύσης. Αντίθετα, βλάβες που έχουν την τάση να εξελίσσονται και έχουν μέγεθος μεγαλύτερο από 1 cm είναι ύποπτες.
- Εξέλκωση, Αιμορραγία ή Φλεγμονή της βλάβης
Σταδιοποίηση
Η βαρύτητα της νόσου και κατ’ επέκταση το ποσοστό επιβίωσης καθορίζεται από τη σταδιοποίηση κατά τη διάγνωση. Μετά την χειρουργική αφαίρεση η βλάβη αποστέλλεται για ιστολογική εξέταση από την οποία καθορίζεται και η πρόγνωση.
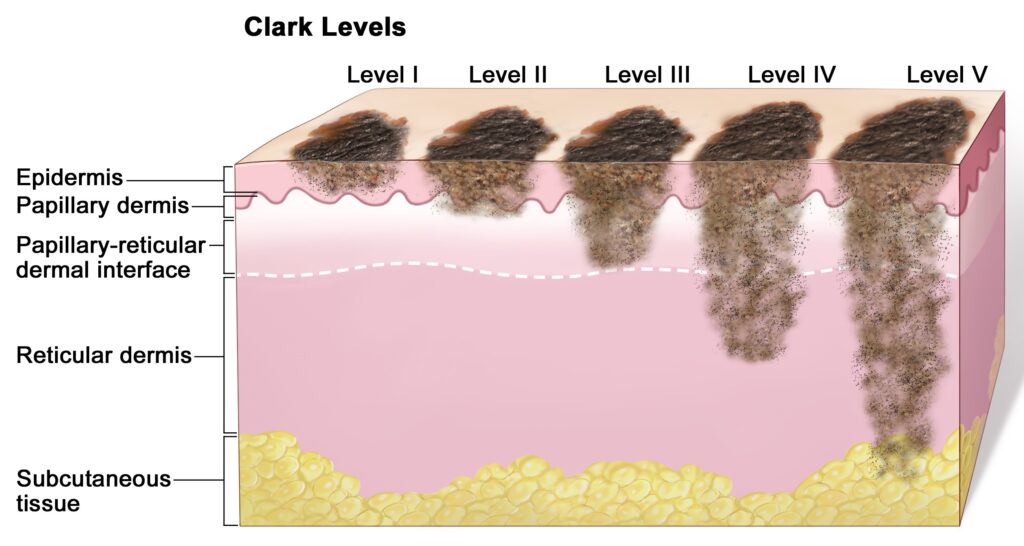
Υπάρχουν δυο βασικές κατατάξεις που καθορίζουν το στάδιο της νόσου. Το επίπεδο κατά Clark σχετίζεται με το βάθος που έχουν διεισδύσει τα καρκινικά κύτταρα. Επέκταση σε βαθύτερες στοιβάδες του δέρματος και ειδικά στον Υποδόριο Ιστό, σχετίζεται με σοβαρή νόσο και μεγαλύτερη πιθανότητα μεταστάσεων.
Η σταδιοποίηση κατά Breslow σχετίζεται με το μέγεθος του αρχικού όγκου. Μελανώματα με πάχος μικρότερο από 1 mm έχουν άριστη πρόγνωση, ενώ όταν η μάζα είναι μεγαλύτερη από 4 mm η πενταετής επιβίωση ελαττώνεται στο 50%.
Πρόληψη Μελανώματος
Η πρόληψη σχετίζεται κυρίως με την αποφυγή έκθεσης στον ήλιο, ειδικά για τα άτομα με ανοιχτόχρωμη επιδερμίδα και κυρίως κατά τους καλοκαιρινούς μήνες. Συνιστάται η χρήση καπέλου, η κάλυψη με ρούχα του σώματος, η χρήση σκουρόχρωμων γυαλιών ηλίου και η κάλυψη του σώματος με αντηλιακή κρέμα υψηλής προστασίας. Άτομα με ιστορικό επαναλαμβανόμενων ηλιακών εγκαυμάτων διατρέχουν μεγαλύτερο κίνδυνο, ειδικά αν αυτά έχουν συμβεί στη παιδική ηλικία. Το solarium αυξάνει σημαντικά την έκθεση σε υπεριώδη ακτινοβολία και την πιθανότητα εμφάνισης μελανώματος.
Θεραπεία Μελανώματος
Η αντιμετώπιση του Μελανώματος είναι πιο σύνθετη και συχνά απαιτείται συνεργασία με Ογκολόγο. Ο χειρουργός μαζί με την αφαίρεση του πρωτοπαθούς εστίας θα πρέπει να προχωρήσει σε έλεγχο για προσβολή λεμφαδένων και άλλων εσωτερικών οργάνων. Όταν διαπιστωθεί λεμφαδενική μετάσταση πρέπει να γίνει ταυτόχρονα Λεμφαδενικός Καθαρισμός. Εφόσον το Μελάνωμα έχει δώσει μεταστάσεις η θεραπεία περιλαμβάνει επιπλέον Χημειοθεραπεία, Ακτινοθεραπεία και πιο πρόσφατα Ανοσοθεραπεία με Μονοκλωνικά Αντισώματα.